স্তন বৃদ্ধি: স্তন হাইপোট্রফির চিকিত্সা
সূচিপত্র:
সংজ্ঞা, উদ্দেশ্য এবং নীতি
স্তনের হাইপোপ্লাসিয়া রোগীর রূপবিদ্যার সাথে সম্পর্কিত স্তনের অনুন্নত ভলিউম দ্বারা নির্ধারিত হয়। এটি বয়ঃসন্ধির সময় গ্রন্থির অপর্যাপ্ত বিকাশের পরিণতি হতে পারে বা গ্রন্থির আয়তন হ্রাসের সাথে দ্বিতীয়বার ঘটতে পারে (গর্ভাবস্থা, ওজন হ্রাস, হরমোনজনিত ব্যাধি ইত্যাদি)। আয়তনের অভাবও ptosis এর সাথে যুক্ত হতে পারে (গ্রন্থি ঝুলে যাওয়া, ত্বক টানটান হওয়া এবং অ্যারিওলাস খুব কম) সহ একটি "ঝুঁকে পড়া" বুক।
“এই অপুষ্টি প্রায়শই রোগীর দ্বারা শারীরিক এবং মানসিকভাবে খারাপভাবে উপলব্ধি করা হয়, যারা এটিকে তার নারীত্বের উপর আক্রমণ হিসাবে অনুভব করে, যা আত্মবিশ্বাসের পরিবর্তনের দিকে নিয়ে যায় এবং কখনও কখনও একটি গভীর অস্বস্তির দিকে নিয়ে যায়, যা একটি বাস্তব জটিলতায় পৌঁছাতে পারে। এই কারণেই হস্তক্ষেপটি স্তনের ভলিউম বাড়ানোর প্রস্তাব করে, যাকে খুব ছোট বলে মনে করা হয়, প্রস্থেসেস ইমপ্লান্টেশনের মাধ্যমে। »
18 বছর থেকে যেকোনো বয়সে হস্তক্ষেপ করা যেতে পারে। একজন কিশোর রোগীকে সাধারণত অস্ত্রোপচারের জন্য যোগ্য বলে মনে করা হয় না। যাইহোক, গুরুতর হাইপোপ্লাসিয়ার ক্ষেত্রে বা টিউবুলার স্তন বা স্তন এজেনেসিসের মতো পুনর্গঠনের ক্ষেত্রে এটি সম্ভব। এই বিশুদ্ধভাবে নান্দনিক উদ্দেশ্য স্বাস্থ্য বীমা দ্বারা আচ্ছাদিত করা যাবে না। সত্যিকারের স্তন বৃদ্ধির মাত্র কয়েকটি বিরল ক্ষেত্রে (স্তনের বিকাশের সম্পূর্ণ অভাব) কখনও কখনও পূর্ব সম্মতির পরে সামাজিক সুরক্ষা জড়িত হওয়ার আশা করতে পারে।
বর্তমানে ব্যবহৃত ব্রেস্ট ইমপ্লান্টে একটি শেল এবং ফিলার থাকে। খাম সবসময় সিলিকন ইলাস্টোমার দিয়ে তৈরি। অন্যদিকে, কৃত্রিম অঙ্গগুলি তাদের বিষয়বস্তুতে ভিন্ন, অর্থাৎ, শেলের ভিতরের ফিলারে। কারখানায় (জেল এবং/অথবা শারীরবৃত্তীয় সিরাম) ফিলার অন্তর্ভুক্ত করা থাকলে একটি ইমপ্লান্টকে আগে থেকে ভরাট বলে মনে করা হয়। অতএব, বিভিন্ন ভলিউমের পরিসীমা প্রস্তুতকারকের দ্বারা সেট করা হয়। স্যালাইন-স্ফীত ইমপ্লান্টগুলি সার্জন দ্বারা ভরা হয়, যিনি প্রক্রিয়া চলাকালীন কিছু পরিমাণে কৃত্রিম দেহের আয়তন সামঞ্জস্য করতে পারেন।
নতুন প্রজন্মের প্রাক-ভরা সিলিকন ইমপ্লান্ট
বর্তমানে ফ্রান্সে এবং সারা বিশ্বে লাগানো বেশিরভাগ প্রস্থেসিস সিলিকন জেলে আগে থেকে পূর্ণ।
“এই ইমপ্লান্টগুলি, যা 40 বছরেরও বেশি সময় ধরে ব্যবহার করা হচ্ছে, এই ধরনের অস্ত্রোপচারের জন্য নিরীহ এবং অত্যন্ত অভিযোজনযোগ্য বলে প্রমাণিত হয়েছে, কারণ তারা স্বাভাবিক স্তনের সাথে সামঞ্জস্যপূর্ণ। তারা উল্লেখযোগ্য পরিবর্তনের মধ্য দিয়ে গেছে, বিশেষ করে 1990 এর দশকের শেষের দিকে, যে ত্রুটিগুলির জন্য তাদের দায়ী করা যেতে পারে তা সংশোধন করার জন্য। আজ, ফ্রান্সে উপলব্ধ সমস্ত ইমপ্লান্টগুলি সুনির্দিষ্ট এবং কঠোর মান পূরণ করে: সিই মার্কিং (ইউরোপীয় সম্প্রদায়) + ANSM (ঔষধ ও স্বাস্থ্য পণ্যগুলির সুরক্ষার জন্য জাতীয় সংস্থা) অনুমোদন৷ »
তারা একটি জলরোধী, টেকসই এবং নমনীয় সিলিকন ইলাস্টোমার শেল দ্বারা বেষ্টিত একটি নরম সিলিকন জেল নিয়ে গঠিত যা মসৃণ বা টেক্সচারড (রুক্ষ) হতে পারে। নতুন ইমপ্লান্টগুলিতে উল্লেখযোগ্য উন্নতি, তাদের আরও বেশি নির্ভরযোগ্যতা দেয়, শেল এবং জেল উভয়ের সাথেই সম্পর্কিত:
• শাঁস, এখন অনেক মজবুত দেয়াল সহ, জেলকে "রক্তপাত" থেকে প্রতিরোধ করে (যা ছিল খোসার প্রধান উৎস) এবং পরতে অনেক বেশি প্রতিরোধী;
• "স্টিকি" সিলিকন জেল, যার ধারাবাহিকতা কম তরল, একটি খাপ ফেটে যাওয়ার ক্ষেত্রে ছড়িয়ে পড়ার ঝুঁকি উল্লেখযোগ্যভাবে কমিয়ে দেয়।
নির্ভরযোগ্যতার এই বৃদ্ধির পাশাপাশি, নতুন প্রজন্মের সিলিকন ইমপ্লান্টগুলি বর্তমানে উপলব্ধ বিভিন্ন আকারের দ্বারা চিহ্নিত করা হয়েছে, যা তাদের প্রতিটি পৃথক ক্ষেত্রে পৃথকভাবে তৈরি করার অনুমতি দেয়। সুতরাং, ক্লাসিক বৃত্তাকার প্রস্থেসেসের পাশে, "শারীরবৃত্তীয়" ইমপ্লান্টগুলি উপস্থিত হয়েছিল, জলের ফোঁটার আকারে প্রোফাইল করা হয়েছে, কমবেশি উঁচু, প্রশস্ত বা প্রসারিত। ভলিউমের বিস্তৃত পছন্দের সাথে মিলিত আকারের এই বিশাল বৈচিত্র্য, প্রায় "ব্যক্তিগত" কৃত্রিম কৃত্রিম নির্বাচনকে অপ্টিমাইজ করা এবং রোগীর আকারবিদ্যা এবং ব্যক্তিগত প্রত্যাশা অনুসারে তৈরি করার অনুমতি দেয়।
ইমপ্লান্টের অন্যান্য প্রকার
কৃত্রিম খোলস সবসময় সিলিকন ইলাস্টোমার দিয়ে তৈরি, ভরাট ভিন্ন। আজ অবধি, ফ্রান্সে সিলিকন জেলের মাত্র দুটি বিকল্প অনুমোদিত: শারীরবৃত্তীয় সিরাম: এটি লবণ জল (মানব শরীরের 70% গঠন)। এই কৃত্রিম যন্ত্রগুলি "প্রাক-ভরা" (ফ্যাক্টরিতে) বা "স্ফীত" (সার্জারির সময় সার্জনের দ্বারা) হতে পারে। তাদের তরল (জেলাটিনাসের পরিবর্তে) সামগ্রীর কারণে, তাদের একটি অপ্রাকৃত সামঞ্জস্য রয়েছে, আরও অনেক স্পর্শকাতর, এমনকি দৃশ্যমান "ভাঁজ" গঠন করে এবং প্রায়শই আকস্মিক এবং কখনও কখনও প্রথম দিকে ডিফ্লেশনের শিকার হতে পারে। হাইড্রোজেল: এটি 2005 সালে Afssaps দ্বারা অনুমোদিত সর্বশেষ পদার্থ। এটি একটি জলীয় জেল যা প্রাথমিকভাবে সেলুলোজ ডেরিভেটিভ দিয়ে ঘন করা পানি দিয়ে গঠিত। এই জেল, যা স্বাভাবিক স্যালাইনের চেয়ে বেশি প্রাকৃতিক সামঞ্জস্যপূর্ণ, ঝিল্লি ফেটে যাওয়ার ক্ষেত্রেও শরীর দ্বারা শোষিত হয়। অবশেষে, এমন কৃত্রিম যন্ত্র রয়েছে যার সিলিকন শেল পলিউরেথেন দিয়ে প্রলেপযুক্ত, যা শেল ইভেন্টের ঘটনা কমাতে সাহায্য করতে পারে।
হস্তক্ষেপের আগে
এই শারীরবৃত্তীয় প্রেক্ষাপট, সার্জনের পছন্দ এবং অভ্যাস এবং রোগীর ইচ্ছার উপর নির্ভর করে, একটি অপারেটিভ কৌশল সম্মত হবে। এইভাবে, দাগের অবস্থান, ইমপ্লান্টের ধরন এবং আকার, সেইসাথে পেশী সম্পর্কিত তাদের অবস্থান পূর্বনির্ধারিত হবে (নীচে দেখুন)। প্রিঅপারেটিভ রক্ত পরীক্ষা নির্ধারিত অনুযায়ী করা হবে। অ্যানেস্থেটিস্ট অপারেশনের 48 ঘন্টা আগে পরামর্শে যোগ দেবেন। স্তনের এক্স-রে পরীক্ষা (ম্যামোগ্রাফি, আল্ট্রাসাউন্ড) নির্ধারিত হয়। অপারেশনের অন্তত এক মাস আগে এবং এক মাস পরে ধূমপান বন্ধ করার জন্য দৃঢ়ভাবে সুপারিশ করা হয় (তামাক নিরাময় বিলম্বিত করতে পারে)। অপারেশনের দশ দিন আগে অ্যাসপিরিনযুক্ত ওষুধ খাবেন না। পদ্ধতির ছয় ঘন্টা আগে আপনাকে সম্ভবত উপবাস করতে বলা হবে (কিছু খাবেন না বা পান করবেন না)।
অ্যানেস্থেশিয়ার প্রকার এবং হাসপাতালে ভর্তির পদ্ধতি
অ্যানেস্থেশিয়ার ধরণ: প্রায়শই এটি একটি ক্লাসিক সাধারণ অ্যানেশেসিয়া যার সময় আপনি পুরোপুরি ঘুমিয়ে থাকেন। বিরল ক্ষেত্রে, যাইহোক, "সতর্ক" অ্যানেশেসিয়া (স্থানীয় অ্যানেশেসিয়া শিরায় ট্রানকুইলাইজার দিয়ে উন্নত) ব্যবহার করা যেতে পারে (সার্জন এবং অ্যানেস্থেটিস্টের সাথে চুক্তিতে)। হাসপাতালে ভর্তির পদ্ধতি: হস্তক্ষেপের জন্য সাধারণত একদিনের হাসপাতালে ভর্তির প্রয়োজন হয়। তারপরে সকালে প্রবেশ করা হয় (বা কখনও কখনও আগের দিন) এবং পরের দিন প্রস্থান করার অনুমতি দেওয়া হয়। যাইহোক, কিছু ক্ষেত্রে, হস্তক্ষেপ "একটি বহিরাগত রোগীর ভিত্তিতে" সঞ্চালিত হতে পারে, অর্থাৎ, কয়েক ঘন্টা পর্যবেক্ষণের পরে একই দিনে প্রস্থানের সাথে।
হস্তক্ষেপ
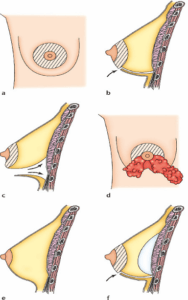
প্রতিটি সার্জন তার নিজস্ব কৌশল ব্যবহার করে এবং সর্বোত্তম ফলাফল অর্জনের জন্য প্রতিটি পৃথক ক্ষেত্রে এটি মানিয়ে নেয়। যাইহোক, আমরা সাধারণ মৌলিক নীতিগুলি রাখতে পারি: ত্বকের ছেদ: বিভিন্ন সম্ভাব্য "পন্থা" আছে:
• অ্যারিওলার পরিধির নীচের অংশে একটি ছেদযুক্ত শ্বাসনালী বা নীচে থেকে স্তনের চারপাশে একটি অনুভূমিক গর্ত (1 এবং 2);
• অক্ষ, বাহুর নীচে একটি ছেদ সহ, বগলে (3);
স্তনের নীচে অবস্থিত খাঁজে একটি ছেদ সহ সাবমামারি পাথ (4)। এই ছেদগুলির পথটি স্পষ্টতই ভবিষ্যতের দাগের অবস্থানের সাথে মিলে যায়, যা তাই জংশনে বা প্রাকৃতিক ভাঁজে লুকানো থাকবে।
কৃত্রিম অঙ্গ বসানো
ছিদ্রের মধ্য দিয়ে যাওয়ার পরে, ইমপ্লান্টগুলি তৈরি করা পকেটে ঢোকানো যেতে পারে। দুটি অবস্থান সম্ভব:
• প্রিমাসকুলার, যেখানে কৃত্রিম অঙ্গগুলি সরাসরি গ্রন্থির পিছনে, পেক্টোরাল পেশীর সামনে অবস্থিত;
• রেট্রোমাসকুলার, যেখানে কৃত্রিম অঙ্গগুলি পেক্টোরাল পেশীগুলির পিছনে, গভীরে অবস্থিত।
এই দুটি সাইটের মধ্যে পছন্দ, তাদের নিজ নিজ সুবিধা এবং অসুবিধা সহ, আপনার সার্জনের সাথে আলোচনা করা উচিত। সম্পূরক ক্রিয়া সম্মিলিত (স্তন প্রল্যাপস, লো অ্যারিওলাস) ক্ষেত্রে আমরা দেখেছি যে স্তনের ত্বককে উত্থিত করার জন্য এটি হ্রাস করা বাঞ্ছনীয় হতে পারে ("মাস্টোপেক্সি")। এই স্কিন রিসেকশনের ফলে বড় দাগ হবে (এরিওলা ± উল্লম্বভাবে)। ড্রেন এবং ড্রেসিং সার্জনের অভ্যাসের উপর নির্ভর করে, একটি ছোট ড্রেন স্থাপন করা যেতে পারে। এই ডিভাইসটি এমন রক্ত বের করার জন্য ডিজাইন করা হয়েছে যা কৃত্রিম অঙ্গের চারপাশে জমা হতে পারে। অপারেশন শেষে, একটি "মডেলিং" ব্যান্ডেজ একটি ইলাস্টিক ব্যান্ডেজ সঙ্গে প্রয়োগ করা হয়। সার্জনের উপর নির্ভর করে, পদ্ধতি এবং অতিরিক্ত পদ্ধতির সহগামী প্রয়োজনীয়তার উপর নির্ভর করে, পদ্ধতিটি এক ঘন্টা থেকে আড়াই ঘন্টা স্থায়ী হতে পারে।
হস্তক্ষেপের পর: অপারেশনাল অবজারভেশন
পোস্টোপারেটিভ কোর্স কখনও কখনও প্রথম কয়েক দিনের মধ্যে বেদনাদায়ক হতে পারে, বিশেষ করে বড় আয়তনের ইমপ্লান্টের সাথে এবং বিশেষ করে যখন পেশীর পিছনে রাখা হয়। ব্যথার তীব্রতার সাথে অভিযোজিত ব্যথার ওষুধ কয়েক দিনের জন্য নির্ধারিত হবে। সর্বোপরি, রোগী উত্তেজনার একটি শক্তিশালী অনুভূতি অনুভব করবেন। প্রাথমিক পর্যায়ে শোথ (ফোলা), ইকাইমোসিস (ঘা), এবং অস্ত্র তুলতে অসুবিধা হয়। প্রথম ব্যান্ডেজ কয়েক দিন পরে সরানো হয়। তারপরে এটি একটি লাইটার ব্যান্ডেজ দিয়ে প্রতিস্থাপিত হয়। তারপর কয়েক সপ্তাহের জন্য, দিনরাত ব্রা পরার পরামর্শ দেওয়া যেতে পারে। বেশিরভাগ ক্ষেত্রে, সেলাইগুলি অভ্যন্তরীণ এবং শোষণযোগ্য। অন্যথায়, কয়েক দিন পরে তারা মুছে ফেলা হবে। পাঁচ থেকে দশ দিনের জন্য কার্যকলাপে বিরতি দিয়ে পুনরুদ্ধারের পরিকল্পনা করা উচিত। ক্রীড়া কার্যক্রম পুনরায় শুরু করার জন্য এক থেকে দুই মাস অপেক্ষা করার পরামর্শ দেওয়া হচ্ছে।
ফলে
চূড়ান্ত ফলাফল মূল্যায়ন করতে, দুই থেকে তিন মাস সময়কাল প্রয়োজন। স্তনের নমনীয়তা ফিরে পেতে এবং কৃত্রিম অঙ্গগুলিকে স্থিতিশীল করার জন্য এই সময়টি প্রয়োজন।
“অপারেশনটি বুকের ভলিউম এবং আকৃতি উন্নত করার অনুমতি দিয়েছে। দাগগুলি সাধারণত খুব অস্পষ্ট হয়। স্তনের ভলিউম বৃদ্ধি সামগ্রিক সিলুয়েটকে প্রভাবিত করে, পোশাকে বৃহত্তর স্বাধীনতা প্রদান করে। এই শারীরিক উন্নতিগুলি ছাড়াও, পূর্ণ এবং সম্পূর্ণ নারীত্বের পুনরুদ্ধার প্রায়শই একটি মানসিক স্তরে খুব উপকারী প্রভাব ফেলে। »
এই অপারেশনের লক্ষ্য উন্নতি, পরিপূর্ণতা নয়। যদি আপনার ইচ্ছাগুলি বাস্তবসম্মত হয়, তাহলে ফলাফলটি আপনাকে খুব খুশি করা উচিত। ফলাফলের স্থায়িত্ব প্রস্থেসেসের বয়স নির্বিশেষে (নীচে দেখুন) এবং উল্লেখযোগ্য ওজনের তারতম্যের ঘটনা ব্যতীত, স্তনের পরিমাণ দীর্ঘমেয়াদে স্থিতিশীল থাকবে। যাইহোক, স্তনের আকৃতি এবং "ধরে রাখার" ক্ষেত্রে, "বড় করা" স্তন একটি প্রাকৃতিক স্তনের মতোই, বয়স এবং ত্বকের সমর্থনের মানের উপর নির্ভর করে বিভিন্ন হারে মাধ্যাকর্ষণ এবং বার্ধক্যের প্রভাবের শিকার হবে। পাশাপাশি স্তনের আয়তন। ইমপ্লান্ট
ফলাফলের অসুবিধা
কখনও কখনও কিছু ত্রুটি ঘটতে পারে:
• অবশিষ্ট আয়তনের অসাম্য, বিভিন্ন আকারের ইমপ্লান্ট সত্ত্বেও অসম্পূর্ণভাবে সংশোধন করা হয়েছে; • অপর্যাপ্ত নমনীয়তা এবং গতিশীলতার সাথে অত্যধিক অনমনীয়তা (বিশেষ করে বড় ইমপ্লান্টের সাথে);
• কিছুটা কৃত্রিম চেহারা, বিশেষ করে খুব পাতলা রোগীদের ক্ষেত্রে, প্রস্থেসিসের প্রান্তের অত্যধিক দৃশ্যমানতা সহ, বিশেষ করে উপরের অংশে;
• ইমপ্লান্টের স্পর্শে সংবেদনশীলতা সর্বদা সম্ভব, বিশেষ করে টিস্যু কভারের (ত্বক + চর্বি + লোহা) একটি ছোট পুরুত্বের সাথে প্রস্থেসিসকে আবৃত করে (বিশেষ করে বড় ইমপ্লান্টের সাথে)।
• স্তন ptosis বৃদ্ধি হতে পারে, বিশেষ করে যখন বড় ইমপ্লান্ট ব্যবহার করা হয়। অসন্তুষ্টির ক্ষেত্রে, কয়েক মাস পর অস্ত্রোপচারের মাধ্যমে এই ত্রুটিগুলির কিছু সংশোধন করা যেতে পারে।
অন্য প্রশ্নগুলো
গর্ভাবস্থা/স্তন্যপান করানো
স্তন প্রস্থেসেস ইনস্টল করার পরে, রোগী বা শিশুর জন্য কোনও বিপদ ছাড়াই গর্ভাবস্থা সম্ভব, তবে হস্তক্ষেপের পরে কমপক্ষে ছয় মাস অপেক্ষা করার পরামর্শ দেওয়া হয়। বুকের দুধ খাওয়ানোর ক্ষেত্রে, এটি বিপজ্জনকও নয় এবং বেশিরভাগ ক্ষেত্রেই সম্ভব।
অটোমিমুন রোগ
এই বিষয়ে বৃহৎ পরিসরে পরিচালিত অনেকগুলি আন্তর্জাতিক বৈজ্ঞানিক গবেষণাপত্র সর্বসম্মতিক্রমে প্রমাণ করেছে যে ইমপ্লান্ট (বিশেষত সিলিকন) রোগীদের মধ্যে এই ধরণের বিরল রোগের ঝুঁকি সাধারণ মহিলা জনসংখ্যার চেয়ে বেশি নয়।
দাঁতের এবং ক্যান্সার
- সম্প্রতি অবধি, বিজ্ঞানের রাজ্য পরামর্শ দিয়েছে যে সিলিকন সহ স্তন কৃত্রিম অঙ্গ লাগানো স্তন ক্যান্সারের ঝুঁকি বাড়ায় না। এটি এখনও সবচেয়ে সাধারণ ধরণের স্তন ক্যান্সারের ক্ষেত্রে (অ্যাডিনোকার্সিনোমাস, যা স্তন কৃত্রিম কৃত্রিমতার সাথে ঘটনা বৃদ্ধি পায় না।
যাইহোক, ইমপ্লান্টেশনের পরে ক্যান্সার স্ক্রীনিং এর পরিপ্রেক্ষিতে, ক্লিনিকাল পরীক্ষা এবং প্যালপেশন দুর্বল হতে পারে, বিশেষ করে পেরিপ্রোস্টেটিক শীথ বা সিলিকোনোমার ক্ষেত্রে। একইভাবে, ইমপ্লান্টের উপস্থিতি স্ক্রীনিং ম্যামোগ্রামের কার্যকারিতা এবং ব্যাখ্যায় হস্তক্ষেপ করতে পারে, যা নিয়মিত করা উচিত। অতএব, আপনার সর্বদা ইঙ্গিত করা উচিত যে আপনার স্তন ইমপ্লান্ট করা আছে। এইভাবে, মামলার উপর নির্ভর করে, কিছু বিশেষ রেডিওলজিক্যাল কৌশল (নির্দিষ্ট অনুমান, ডিজিটাইজড চিত্র, আল্ট্রাসাউন্ড, এমআরআই, ইত্যাদি) ব্যবহার করা যেতে পারে। উপরন্তু, স্তন ক্যান্সার সংক্রান্ত ডায়াগনস্টিক সন্দেহের ক্ষেত্রে, একজনকে সচেতন হওয়া উচিত যে প্রস্থেসেসের উপস্থিতি ডায়গনিস্টিক নিশ্চিততা পাওয়ার জন্য আরও আক্রমণাত্মক পরীক্ষার প্রয়োজন হতে পারে।
– ব্রেস্ট ইমপ্লান্ট (ALCL-AIM) এর সাথে যুক্ত অ্যানাপ্লাস্টিক বড় কোষ লিম্ফোমা (ALCL) হল একটি ব্যতিক্রমী ক্লিনিকাল ফর্ম যা সম্প্রতি পৃথক করা হয়েছে। এই সত্তাটি শুধুমাত্র প্রমাণিত ক্লিনিকাল লক্ষণগুলির ক্ষেত্রে চাওয়া উচিত (পুনরাবৃত্ত পেরিপ্রোস্টেটিক ইফিউশন, স্তনের লালভাব, স্তন বৃদ্ধি, স্পষ্ট ভর)। তারপরে ক্ষতের প্রকৃতি স্পষ্ট করার জন্য একটি সঠিক সেনোলজিক্যাল মূল্যায়ন করা প্রয়োজন। প্রায় 90% ক্ষেত্রে, এই অবস্থার একটি খুব ভাল পূর্বাভাস আছে এবং সাধারণত উপযুক্ত অস্ত্রোপচারের মাধ্যমে নিরাময় করা হয়, কৃত্রিম অঙ্গ অপসারণ এবং পেরিপ্রোস্টেটিক ক্যাপসুল (মোট এবং মোট ক্যাপসুলেক্টমি) একত্রিত করে। প্রায় 10% ক্ষেত্রে, প্যাথলজিটি আরও গুরুতর এবং লিম্ফোমাসের চিকিত্সায় বিশেষজ্ঞ দলে কেমোথেরাপি এবং/অথবা রেডিয়েশন থেরাপির মাধ্যমে চিকিত্সার প্রয়োজন হয়।
ইমপ্লান্টের পরিষেবা জীবন
এমনকি যদি আমরা দেখতে পাই যে কিছু রোগী তাদের ইমপ্লান্টগুলিকে কয়েক দশক ধরে বড় পরিবর্তন ছাড়াই রাখে, স্তনের কৃত্রিম অঙ্গ বসানোকে "জীবনের জন্য" নির্দিষ্ট কিছু হিসাবে বিবেচনা করা উচিত নয়। সুতরাং, ইমপ্লান্ট সহ একজন রোগী একটি ইতিবাচক প্রভাব বজায় রাখার জন্য একদিন তাদের কৃত্রিম অঙ্গ প্রতিস্থাপন করতে হবে বলে আশা করতে পারে। ইমপ্লান্ট, সেগুলি যাই হোক না কেন, একটি অনির্দিষ্টকালের জীবনকাল থাকে যা সঠিকভাবে অনুমান করা যায় না কারণ এটি পরিবর্তনশীল হারে পরিধানের ঘটনার উপর নির্ভর করে। অতএব, ইমপ্লান্টের পরিষেবা জীবন নিশ্চিত করা যায় না। যাইহোক, এটি লক্ষ করা উচিত যে নতুন প্রজন্মের ইমপ্লান্টগুলি শক্তি এবং নির্ভরযোগ্যতার ক্ষেত্রে উল্লেখযোগ্য অগ্রগতি করেছে। দশম বছর থেকে, যখন সামঞ্জস্যের একটি পরিবর্তন প্রদর্শিত হবে তখন প্রস্থেসেস পরিবর্তন করার প্রশ্ন উত্থাপন করা প্রয়োজন হবে।
পর্যবেক্ষক
ইমপ্লান্টেশনের কয়েক সপ্তাহ এবং তারপর কয়েক মাস পর আপনার সার্জনের দ্বারা পরীক্ষা করা খুবই গুরুত্বপূর্ণ। পরবর্তীকালে, ইমপ্লান্টের উপস্থিতি নিয়মিত চিকিৎসা তত্ত্বাবধান (স্ত্রীরোগ সংক্রান্ত তত্ত্বাবধান এবং স্তন ক্যান্সার স্ক্রীনিং) থেকে রেহাই দেয় না, এমনকি যদি এই তত্ত্বাবধানের সাথে যুক্ত অতিরিক্ত পরীক্ষার প্রয়োজন না হয়। যাইহোক, আপনার স্তন প্রস্থেসেস আছে তা বিভিন্ন ডাক্তারদের জানানো গুরুত্বপূর্ণ। প্রতি দুই থেকে তিন বছর অন্তর ইমপ্লান্টের বিষয়ে একজন প্লাস্টিক সার্জনের সাথে পরামর্শের পরামর্শ দেওয়া হয়, তবে এই ফলো-আপ ছাড়াও, এক বা উভয় স্তনের পরিবর্তন ধরা পড়লেই প্রথমে আসা এবং পরামর্শ করা গুরুত্বপূর্ণ। বা গুরুতর আঘাতের পরে।
সম্ভাব্য জটিলতা
প্রস্থেসেসের সাহায্যে স্তন বৃদ্ধি করা, যদিও সম্পূর্ণরূপে নান্দনিক কারণে সঞ্চালিত হয়, তবুও এটি একটি বাস্তব অস্ত্রোপচার পদ্ধতি যা যেকোনো চিকিৎসা পদ্ধতির সাথে সম্পর্কিত ঝুঁকির সাথে আসে, তা যত কমই হোক না কেন। অ্যানেস্থেশিয়ার সাথে সম্পর্কিত জটিলতা এবং অস্ত্রোপচারের সাথে সম্পর্কিত জটিলতার মধ্যে একটি পার্থক্য করা আবশ্যক: অ্যানেস্থেশিয়ার ক্ষেত্রে, বাধ্যতামূলক প্রিপারেটিভ পরামর্শের সময়, অ্যানেস্থেসিওলজিস্ট নিজেই রোগীকে চেতনানাশক ঝুঁকি সম্পর্কে অবহিত করেন। আপনার জানা উচিত যে অ্যানেস্থেসিয়া, তা যাই হোক না কেন, শরীরে এমন প্রতিক্রিয়া সৃষ্টি করে যা কখনও কখনও অপ্রত্যাশিত এবং কমবেশি সহজেই নিয়ন্ত্রিত হয়। যাইহোক, সত্যিকারের অস্ত্রোপচারের প্রেক্ষাপটে কাজ করা একজন উপযুক্ত অ্যানেস্থেসিওলজিস্ট-রিসাসিটেটরের সহায়তায়, ঝুঁকিগুলি পরিসংখ্যানগতভাবে খুব কম হয়ে গেছে। এটা আসলেই মনে রাখা উচিত যে গত ত্রিশ বছরে কৌশল, চেতনানাশক, এবং পর্যবেক্ষণ পদ্ধতিগুলি অসাধারণ অগ্রগতি করেছে, সর্বোত্তম নিরাপত্তা প্রদান করে, বিশেষ করে যখন হস্তক্ষেপ জরুরি কক্ষের বাইরে এবং একজন সুস্থ ব্যক্তির মধ্যে সঞ্চালিত হয়; অস্ত্রোপচারের অঙ্গভঙ্গির জন্য, এই ধরণের হস্তক্ষেপে প্রশিক্ষিত একজন যোগ্য এবং দক্ষ প্লাস্টিক সার্জন বেছে নিয়ে, আপনি এই ঝুঁকিগুলিকে যতটা সম্ভব সীমিত করেন, কিন্তু সম্পূর্ণরূপে নির্মূল করবেন না। অনুশীলনে, নিয়মের মধ্যে স্তন বৃদ্ধির অপারেশনগুলির বেশিরভাগই সমস্যা ছাড়াই চলে, পোস্টোপারেটিভ কোর্সটি সহজ এবং রোগীরা তাদের ফলাফল নিয়ে সম্পূর্ণ সন্তুষ্ট। যাইহোক, কখনও কখনও হস্তক্ষেপের সময় জটিলতা দেখা দিতে পারে, যার মধ্যে কিছু স্তন সার্জারির সাথে সম্পর্কিত, এবং অন্যগুলি বিশেষভাবে ইমপ্লান্টের সাথে সম্পর্কিত:
স্তন অস্ত্রোপচারের অন্তর্নিহিত জটিলতা
• নিঃসরণ, সংক্রমণ-হেমাটোমা: প্রস্থেসিসের চারপাশে রক্ত জমে যাওয়া একটি প্রাথমিক জটিলতা যা প্রথম ঘন্টার মধ্যে ঘটতে পারে। যদি এটি গুরুত্বপূর্ণ হয়, তাহলে রক্ত খালি করতে এবং তার উৎপত্তিস্থলে রক্তপাত বন্ধ করতে অপারেটিং রুমে ফিরে যাওয়া বাঞ্ছনীয়;
– সিরাস ইফিউশন: প্রস্থেসিসের চারপাশে লিম্ফ্যাটিক তরল জমা হওয়া একটি মোটামুটি সাধারণ ঘটনা, প্রায়শই উল্লেখযোগ্য শোথের সাথে থাকে। এর ফলে স্তনের পরিমাণ সাময়িকভাবে বৃদ্ধি পায়। স্বতঃস্ফূর্তভাবে এবং ধীরে ধীরে অদৃশ্য হয়ে যায়;
- সংক্রমণ: এই ধরনের অস্ত্রোপচারের পরে বিরল। এটি একা অ্যান্টিবায়োটিক থেরাপি দিয়ে সমাধান করা যায় না এবং তারপরে কয়েক মাস ধরে ইমপ্লান্টটি নিষ্কাশন এবং অপসারণের জন্য অস্ত্রোপচারের সংশোধনের প্রয়োজন হয় (ঝুঁকি ছাড়াই একটি নতুন কৃত্রিম অঙ্গ ইনস্টল করার জন্য প্রয়োজনীয় সময়)। সংক্রমণের তিনটি অন্যান্য নির্দিষ্ট ফর্মও উল্লেখ করা যেতে পারে:
- দেরীতে "শান্ত" সংক্রমণ: এটি এমন একটি সংক্রমণ যার কয়েকটি লক্ষণ রয়েছে এবং পরীক্ষায় কোনও স্পষ্ট প্রকাশ নেই, যা কখনও কখনও ইমপ্লান্টেশনের কয়েক বছর পরে ঘটতে পারে;
- মাইক্রোঅ্যাবসেস: প্রায়শই সিউচারের জায়গায় বিকশিত হয় এবং দোষী থ্রেড অপসারণ এবং স্থানীয় চিকিত্সার পরে দ্রুত সমাধান হয়;
- স্ট্যাফিলোকোকাল বিষাক্ত শক: এই গুরুতর সাধারণীকৃত সংক্রামক সিন্ড্রোমের অত্যন্ত বিরল ক্ষেত্রে রিপোর্ট করা হয়েছে।
• স্থানীয়ভাবে অপর্যাপ্ত রক্ত সরবরাহের কারণে অপর্যাপ্ত টিস্যু অক্সিজেনেশনের ফলে ত্বকের নেক্রোসিস ঘটে, যা রোগীর অত্যধিক পরিশ্রম, হেমাটোমা, সংক্রমণ বা ভারী ধূমপানের কারণে হতে পারে। এটি একটি খুব বিরল কিন্তু বিপজ্জনক জটিলতা, যেহেতু চরম ক্ষেত্রে এটি কৃত্রিম অঙ্গগুলির স্থানীয় এক্সপোজারের দিকে নিয়ে যেতে পারে, বিশেষ করে, সেলাইগুলির বিচ্যুতির কারণে। রিভিশন সার্জারি প্রায়ই প্রয়োজন হয়, কখনও কখনও ইমপ্লান্টের অস্থায়ী অপসারণের প্রয়োজন হয়।
• নিরাময় অসামঞ্জস্য নিরাময় প্রক্রিয়াটি বরং এলোমেলো ঘটনাকে জড়িত করে, কখনও কখনও এমন হয় যে দীর্ঘমেয়াদে দাগগুলি প্রত্যাশার মতো অদৃশ্য হয় না, যা পরে বিভিন্ন দিক গ্রহণ করতে পারে: প্রসারিত, প্রত্যাবর্তনযোগ্য, সোল্ডারড, হাইপার- বা হাইপোপিগমেন্টেড, হাইপারট্রফিক (ফোলা) বা এমনকি একচেটিয়াভাবে কেলয়েড।
• সংবেদনশীলতা পরিবর্তন. তারা প্রথম মাসগুলিতে ঘন ঘন হয়, তবে প্রায়শই ফিরে যায়। যাইহোক, বিরল ক্ষেত্রে, কিছু ডিসেস্থেসিয়া (ছোঁয়ার প্রতি সংবেদনশীলতা হ্রাস বা বৃদ্ধি) অব্যাহত থাকতে পারে, বিশেষ করে অ্যারিওলা এবং স্তনবৃন্ত অঞ্চলে। • গ্যালাক্টোরিয়া/দুধ নিঃসরণ অব্যক্ত পোস্টোপারেটিভ হরমোন উদ্দীপনার খুব বিরল ঘটনা যা প্রস্থেসিসের চারপাশে মাঝে মাঝে তরল সহ দুধের প্রবাহ ("গ্যালাক্টোরিয়া") হয়।
• নিউমোথোরাক্স বিরল, বিশেষ চিকিত্সা প্রয়োজন।
ইমপ্লান্টের সাথে সম্পর্কিত ঝুঁকি
• "ভাঁজ" গঠন বা "তরঙ্গ" এর চেহারাযেহেতু ইমপ্লান্টগুলি নমনীয়, এটি সম্ভব যে তাদের খোসা কুঁচকে যাবে এবং এই ভাঁজগুলি ত্বকের নীচে নির্দিষ্ট অবস্থানে অনুভূত হতে পারে বা এমনকি দৃশ্যমান হতে পারে, তরঙ্গের ছাপ দেয়। এই ঘটনাটি চর্বিহীন রোগীদের মধ্যে সবচেয়ে বেশি দেখা যায় এবং লাইপোমডেলিং দিয়ে চিকিত্সা করা যেতে পারে, যার মধ্যে স্তনের ত্বকের নীচে চর্বির একটি পাতলা স্তর প্রয়োগ করা হয় ইমপ্লান্টটিকে "মাস্ক" করার জন্য।
•"খোলস
বিদেশী শরীরের উপস্থিতিতে মানবদেহের শারীরবৃত্তীয়, স্বাভাবিক এবং স্থায়ী প্রতিক্রিয়া হল ইমপ্লান্টের চারপাশে একটি বায়ুরোধী ঝিল্লি তৈরি করে এটিকে পার্শ্ববর্তী টিস্যু থেকে বিচ্ছিন্ন করা এবং একে "পেরিপ্রোস্টেটিক ক্যাপসুল" বলা হয়। সাধারণত, এই শেলটি পাতলা, নমনীয় এবং অস্পষ্ট হয়, তবে এটি ঘটে যে প্রতিক্রিয়াটি তীব্র হয় এবং ক্যাপসুলটি ঘন হয়ে যায়, তন্তুযুক্ত হয়ে যায় এবং প্রত্যাহার করে, ইমপ্লান্টটিকে চেপে ধরে, তারপর এটিকে "শেল" বলা হয়। ঘটনার তীব্রতার উপর নির্ভর করে, এটি হতে পারে: স্তনের একটি সাধারণ শক্ত হয়ে যাওয়া, কখনও কখনও একটি বিরক্তিকর সংকোচন, এমনকি কৃত্রিম অঙ্গের গ্লোবুলাইজেশনের সাথে একটি দৃশ্যমান বিকৃতি, যা একটি কঠিন, বেদনাদায়ক, কমবেশি একটি চরম মাত্রার দিকে নিয়ে যায়। উদ্ভট এলাকা। এই রিট্র্যাক্টাইল ফাইব্রোসিস কখনও কখনও হেমাটোমা বা সংক্রমণের জন্য গৌণ, তবে বেশিরভাগ ক্ষেত্রেই এলোমেলো জৈব প্রতিক্রিয়ার ফলে এর ঘটনাটি অপ্রত্যাশিত থেকে যায়।
সাম্প্রতিক বছরগুলিতে, অস্ত্রোপচারের কৌশলের ক্ষেত্রে দুর্দান্ত অগ্রগতি সাধিত হয়েছে, তবে সর্বোপরি ইমপ্লান্টের নকশা এবং নির্মাণে, যার ফলে ইন্ডেন্টেশনের হার এবং তীব্রতা খুব উল্লেখযোগ্য হ্রাস পেয়েছে। প্রয়োজনে, পুনঃঅপারেশন ক্যাপসুল ("ক্যাপসুলোটমি") কেটে এই ধরনের চুক্তি সংশোধন করতে পারে।
• ফাটল আমরা দেখেছি যে ইমপ্লান্টকে স্থায়ী হিসাবে বিবেচনা করা যায় না। অতএব, সময়ের সাথে সাথে, শেলের নিবিড়তা হ্রাস হতে পারে। এটি সাধারণ ছিদ্র, পিনহোল, মাইক্রোক্র্যাক বা এমনকি আসল গর্ত হতে পারে। খুব বিরল ক্ষেত্রে, এটি গুরুতর ট্রমা বা দুর্ঘটনাজনিত খোঁচা এবং প্রায়শই, বার্ধক্যজনিত কারণে প্রাচীরের প্রগতিশীল পরিধানের ফলাফল হতে পারে। সমস্ত ক্ষেত্রে, এটি এই বিষয়বস্তুর প্রকৃতির উপর নির্ভর করে বিভিন্ন পরিণতি সহ কৃত্রিম যন্ত্র ভরাট পণ্যের সম্ভাব্য ফলাফলের দিকে পরিচালিত করে:
- স্যালাইন বা resorbable হাইড্রোজেল সঙ্গে, আংশিক বা সম্পূর্ণ deflation, দ্রুত বা দ্রুত deflation পরিলক্ষিত হয়;
- সিলিকন জেল (অ-শোষণযোগ্য) সহ, এটি ঝিল্লির ভিতরে থাকে যা কৃত্রিমতাকে বিচ্ছিন্ন করে। এটি তখন হুলের চেহারাতে অবদান রাখতে পারে, তবে এটি পরিণতি ছাড়াই থেকে যেতে পারে এবং সম্পূর্ণ অলক্ষিত হতে পারে। যাইহোক, কিছু ক্ষেত্রে, যা অনেক বিরল হয়ে গেছে (বিশেষত, আধুনিক জেলগুলির আরও ভাল "আনুগত্য" এর কারণে), কেউ আশেপাশের টিস্যুতে জেলটির ধীরে ধীরে অনুপ্রবেশ লক্ষ্য করতে পারে। প্রস্থেসিস ফেটে যাওয়ার জন্য প্রায়শই ইমপ্লান্ট প্রতিস্থাপনের জন্য হস্তক্ষেপের প্রয়োজন হয়।
• অনুপযুক্ত অবস্থান, মিসলাইনমেন্ট ইমপ্লান্টের অনুপযুক্ত অবস্থান বা সেকেন্ডারি মিসলাইনমেন্ট, যা তখন স্তনের আকৃতিকে প্রভাবিত করে, কখনও কখনও অস্ত্রোপচারের সংশোধনকে ন্যায্যতা দিতে পারে।
• ঘূর্ণন যদিও একটি "শারীরবৃত্তীয়" প্রস্থেসিসের ঘূর্ণন অনুশীলনে তুলনামূলকভাবে বিরল, তাত্ত্বিকভাবে এটি সম্ভব এবং নান্দনিক ফলাফলকে প্রভাবিত করতে পারে।
• বুকের দেয়ালের বিকৃতি। বিরল ক্ষেত্রে, দীর্ঘ সময় ধরে রেখে যাওয়া তন্তু-আচ্ছাদিত কৃত্রিম কৃত্রিমগুলি টিস্যুতে "প্রিন্ট" করতে পারে, যার ফলে বুকের প্রাচীরের একটি বিকৃতি তৈরি হয় যা অপসারণ করার সময় সংশোধন করা কঠিন।
• দেরী পেরিপ্রোস্টেটিক সেরোমা। খুব বিরল ক্ষেত্রে, কৃত্রিম অঙ্গের চারপাশে একটি দেরী নিঃসরণ তৈরি হতে পারে। এই ধরনের একটি দেরী নিষ্কাশন, বিশেষ করে যদি এটি স্তন্যপায়ী গ্রন্থির অন্যান্য ক্লিনিকাল অসঙ্গতির সাথে যুক্ত হয়, তাহলে একজন সেনোলজিস্ট রেডিওলজিস্ট দ্বারা একটি সেনোলজিকাল মূল্যায়ন প্রয়োজন। বেসলাইন মূল্যায়ন ইফিউশন পাংচার সহ আল্ট্রাসাউন্ড অন্তর্ভুক্ত করবে। এইভাবে আনা তরল লিম্ফোমা কোষের অনুসন্ধানের সাথে গবেষণার বিষয় হবে। ফাইব্রাস পেরিপ্রোস্থেসিস (ক্যাপসুলেক্টমি) এর প্রথম পরীক্ষার ফলাফলের উপর নির্ভর করে ডিজিটাল ম্যামোগ্রাফি এবং/অথবা এমআরআই প্রয়োজন হতে পারে যা একটি বায়োপসিকে খুব বিরল স্তন ইমপ্লান্ট-সম্পর্কিত অ্যানাপ্লাস্টিক বড় কোষের লিম্ফোমা (ALCL-AIM) সন্ধান করতে দেয়।
নির্দেশিকা সমন্ধে মতামত দিন